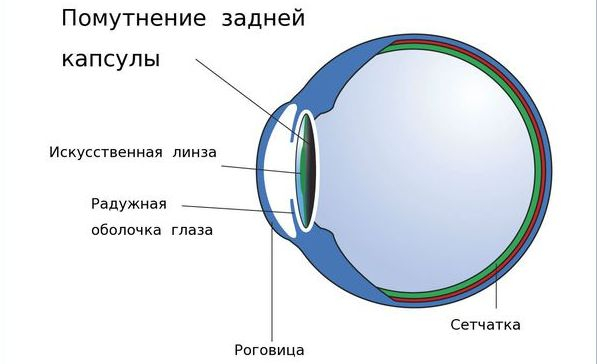
Фиброз или вторичная катаракта проявляются, как помутнение задней капсулы хрусталика, сама капсула уплотняется, а клетки эпителия разрастаются, и образовавшаяся пленка является препятствием для прохождения света. Зрение пациента резко ухудшается. Это одна из наиболее распространённых патологий, возникающих после удаления катаракты. Как правило, это индивидуальная особенность организма, результат клеточных реакций и обменных процессов в капсуле хрусталика. Иногда на передней капсуле хрусталика могут оставаться единичные эпителиальные клетки. В зависимости от обменных процессов и индивидуальных особенностей организма эти клетки могут разрастаться и переходить на заднюю капсулу хрусталика. Когда на ней скапливается большое количество этих клеток, капсула мутнеет, и острота зрения постепенно снижается. Такое помутнение задней капсулы и называется вторичной катарактой.
Также на формирование и скорость развития вторичной катаракты влияют сопутствующие факторы:
- возраст — чем старше становится человек, тем больше изменений происходит в обменных процессах организма, в том числе и на клеточном уровне
- наличие сопутствующих заболеваний в организме, таких как сахарный диабет, ревматизм и другие болезни, связанные в первую очередь с нарушением обменных процессов
- травмы глазного яблока
- воспалительные процессы, возникающие в глазу после замены хрусталика, например, иридоциклит и увеиты.
Кто в группе риска
- Люди молодого возраста с высокой степенью близорукости
- Люди с сахарным диабетом
- Пациенты, перенесшие травму глаз
- Пациенты с диагнозом глаукома
Симптомы фиброза задней капсулы
- Снижение остроты зрения
- Картинка «как в тумане», снижение контрастной чувствительности и/или яркости изображения
- Появление бликов и ореолов, особенно в тёмное время суток при взгляде на яркий источник света (фонарь, свет фар)
- Контрастные белые или черные точки в глазах
- Утомляемость при чтении и обычных зрительных нагрузках.
Осложнения вторичной катаракты
Учитывая, что основные симптомы вторичной катаракты связаны с ухудшением зрительных функций после замены хрусталика, главным осложнением является снижение качества жизни пациента. Без лечения симптомы будут прогрессировать, постепенно увеличивая зрительный дискомфорт. Вторичная катаракта может привести к потере трудоспособности и инвалидности. Но до этого, как правило, не доходит, так как пациенты обращаются к врачу гораздо раньше, на этапе ухудшения зрения.
Диагностика вторичной катаракты
Перед операцией необходимо пройти обследование (визометрия, тонометрия, биомикроскопия офтальмоскопия). В некоторых случаях плотность помутнений на задней капсуле (толщину задней капсулы) определяют с помощью прибора Pentacam (используется для компьютерной топографии роговицы и комплексного исследования переднего сегмента глазного яблока). Этот вид диагностики чаще всего проводится с целью клинических исследований или для определения целесообразности удаления капсулы, а также для определения мощности лазера в ходе операции.
Лечение вторичной катаракты
Основная задача лечения вторичной катаракты — сформировать круглое отверстие в помутневшей задней капсуле хрусталика с целью улучшения зрительных функций.
Существует два основных способа сделать такое отверстие:
- Хирургическое лечение (инвазивный метод, проникающая операция).
- Лазерное лечение (неинвазивный, непроникающая операция).
В первом случае хирург в условиях операционной делает разрезы, проникает в глазное яблоко и механически удаляет помутневшую капсулу, формируя круглое отверстие в ней. Это достаточно травматичный метод, поэтому используется крайне редко, обычно при наличии абсолютных противопоказаний к лазерному лечению.
В настоящее время при лечении пациентов с вторичной катарактой преимущественно применяют лазерную дисцизию вторичной катаракты. Точное и дозированное воздействие лазерного луча оказывает малую травматичность на структуры глаза и позволяет достичь высоких зрительных функций сразу после операции. Данный вид операции не требует госпитализации. Сама процедура безболезненная. Лишь в некоторых случаях может потребоваться закапывание обезболивающих капель.Точное дозированное воздействие лазерного луча обеспечивает высокие послеоперационные результаты. После обследования, закапывают капли для расширения зрачка, пациент находится под наблюдением врача. Как только зрачок расширится до оптимальных размеров, врач закапывает капли для анестезии. В глаз вставляется специальная офтальмологическая линза. С помошью YAG-лазера проводится процедура фотодеструкции помутненных тканей. Длительность такой процедуры всего несколько минут. Зрение восстанавливается в тот же день, по мере сужения зрачка.



